摘 要:目的 探究牙周治疗对牙周炎患者口腔健康相关生活质量的影响。方法 选取109例经过牙周治疗和为期1年以上的定期牙周维护治疗的牙周炎患者作为试验组,另选取138例诊断为牙周炎且无牙周治疗史的患者作为对照组。指导所有患者填写中文版口腔健康影响程度量表简化版(OHIP-14),采用SPSS24.0软件进行数据统计分析,分析影响患者口腔健康相关生活质量(oralhealth-relatedqualityoflife,OHRQoL)的因素。结果 试验组OHIP-14为(8.33±7.04)分,对照组为(12.19±8.05)分,两组患者在OHIP-14总分及各维度分值差异均有统计学意义(P<0.05)。年龄、学历与牙周治疗后患者口腔健康相关生活质量相关。结论 经过积极的牙周治疗并定期牙周维护治疗能提高牙周炎患者的口腔健康相关生活质量。对于年轻和学历高的患者,牙周治疗的同时,还应加强心理引导。
关键词:牙周炎; 牙周治疗; 生活质量;
Impact of periodontal treatment on quality of life in periodontitis patients
LIU Beiling HUANG Jiao BAI Yuanliang XU Ling
Department of Periodontology,Stomatological Hospital of Chongqing Medical University/Chongqing Key Laboratory of Oral Diseases and Biomedical Sciences/Chongqing Municipal Key Laboratory of Oral Biomedical Engineering of Higher Education Department of Prosthodontics,Stomatological Hospital of Chongqing Medical University/Chongqing Key Laboratory of Oral Diseases and Biomedical Sciences/Chongqing Municipal Key Laboratory of Oral Biomedical Engineering of Higher Education
Abstract:Objective To explore the impact of periodontal treatment on the oral health-related quality of life. Methods 109 patients with periodontitis who underwent periodontal treatment and regular periodontal maintenance therapy for more than one year were included as the experimental group. Another 138 patients with periodontitis and no history of periodontal treatment were selected as the control group. All the participants were instructed to complete the Chinese Version of Oral Health Impact Profile-14(OHIP-14) and the data were analyzed by SPSS 24.0. Results The total score of OHIP-14 was 8.33 ± 7.04 in the experimental group and 12.19 ± 8.05 in the control group. There were significant differences in OHIP-14 total score and each dimension score between the two groups(P<0.05). Age and education background were related to the oral health-related quality of life. Conclusion Active periodontal treatment and regular periodontal maintenance therapy can improve the oral health-related quality of life of patients with periodontitis. For young and highly educated patients, psychological guidance should be strengthened at the same time of periodontal treatment.
Keyword:Periodontitis; Periodontal treatment; Quality of life;
牙周炎是以菌斑生物膜为始动因子的牙齿支持组织的炎症性疾病[1]。牙周炎作为局部病灶,还与糖尿病、心血管疾病等许多全身性疾病有关[2]。牙周炎的治疗包括牙周基础治疗、牙周手术治疗、正畸和修复治疗及牙周维护治疗4个阶段。牙周炎是慢性疾病,其治疗应伴随患者终生,如治疗不彻底或未进行定期牙周维护,菌斑将再次堆积,造成疾病的复发[1]。研究显示,牙周炎患者经过系统的牙周治疗后,能获得良好且稳定的临床疗效[3]。
随着社会—心理—生物医疗模式的提出,口腔健康相关生活质量(oral health-related quality of life,OHRQoL)评价被引入作为临床研究作为一个结局指标[4]。研究发现,牙周炎会对患者的OHRQoL产生负面影响,且炎症程度越重影响越大[5,6,7]。但牙周治疗对患者OHRQoL的影响在我国的研究有限。口腔健康影响程度量表简化版(oral health impact profile-14,OHIP-14)是目前在OHRQoL领域运用较为广泛的一个量表,2006年被翻译成中文版,其具有良好的信度和效度[8]。本研究采用OHIP-14中文版对经过牙周治疗并定期牙周维护治疗1年以上的牙周炎患者和未治疗的牙周炎患者进行OHRQoL评估,探究牙周治疗对牙周炎患者OHRQoL的影响,为临床应用和心理学研究提供依据。
1 资料与方法
1.1 一般资料
选取2020年1-12月在重庆医科大学附属口腔医院牙周科就诊的患者为研究对象。通过查询牙周科系统病历,将经过牙周治疗(主要为牙周基础治疗,必要时辅以牙周手术治疗)并定期牙周维护治疗的牙周炎患者作为试验组。试验组患者纳入标准:(1)符合1999年分类的慢性牙周炎诊断标准[9]或2018年新分类的牙周炎诊断标准[10];(2)患者在牙周治疗前均使用UNC-15探针进行全口牙周检查及影像学检查;(3)遵医嘱定期牙周维护治疗1年以上,维护期间隔不超过6个月。另选取诊断为牙周炎且无牙周治疗史的患者作为对照组。排除标准:(1)年龄小于18岁;(2)口内余留天然牙(除第三磨牙)少于20颗,或有未治疗的深龋或牙髓疾病的患牙;(3)正在进行正畸治疗;(4)患有全身系统性疾病;(5)怀孕及妊娠期妇女;(6)有精神疾病或认知障碍;(7)拒绝参加本研究者。根据治疗前的牙周情况将两组患者分为轻度牙周炎和中重度牙周炎。牙周炎分度参照1999年慢性牙周炎分度标准[1]。共纳入247例患者,其中男110例,女137例,年龄18~71岁,平均(39.3±12.4)岁。试验组纳入109例(其中轻度52例,中重度57例),对照组纳入138例(其中轻度74例,中重度64例)。两组患者的性别、年龄、学历、经济收入、吸烟史差异均无统计学意义(P>0.05)。试验组平均牙周维护治疗时间为21个月。本研究已通过重庆医科大学附属口腔医院伦理委员会批准[2020年伦审(75)号],所有患者均签署知情同意书。
1.2 方法
1.2.1 口腔检查
使用UNC-15探针检查对照组患者口腔中所有天然牙(除第三磨牙)的近中颊、颊正中、远中颊、近中舌、舌正中和远中舌6个位点。检查指标包括探诊深度和附着丧失,同时进行影像学检查。
1.2.2 问卷调查
问卷包含研究对象的一般情况和OHIP-14量表。一般情况包括性别、年龄、学历、经济收入、吸烟史。OHIP-14量表共计14个条目,包括口腔本身的疼痛与不适、心理不适、身体机能不适及独立能力减弱4个维度;每个条目采用Likert 5 级评分,包括5个层次计分(0=没有,1=很少,2=有时,3=经常,4=很经常),总分0~56分,总分越高表明OHRQoL越差。该量表的内部一致性系数为0.91,分半信度系数为0.866,卡方自由度比值为1.627,近似误差均方根为0.05,因子负荷为0.583~0.893,平均变异萃取量为0.554~0.737,组合信度为0.786~0.893,区别效度为0.395~0.710,信度与效度良好。
由专人负责解释本研究的目的和内容,获得研究对象同意后,指导他们根据近6个月的情况填写问卷,要求研究对象本人填写,完成后当场回收并及时检查,如出现漏填、错填的情况,请研究对象及时补充修正。填写过程中如有任何疑问,可随时咨询。数据资料采用双人双份录入至Excel软件,保证数据的准确性。
1.3 统计学处理
采用SPSS24.0软件分析数据。计数资料以例数和百分率(%)表示,比较采用c2检验;计量资料以`x±s表示,组间比较采用t检验,多组间比较采用单因素方差分析。检验水准α=0.05,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的OHRQoL比较
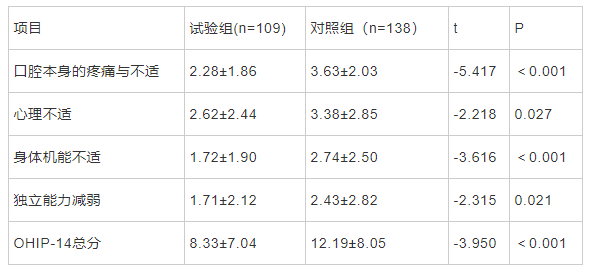
试验组OHIP-14总分及各维度得分均低于对照组(P<0.05)。见表1。
表1 两组患者OHIP-14得分情况(`x±s,分)
2.2 不同程度牙周炎患者的OHRQoL比较
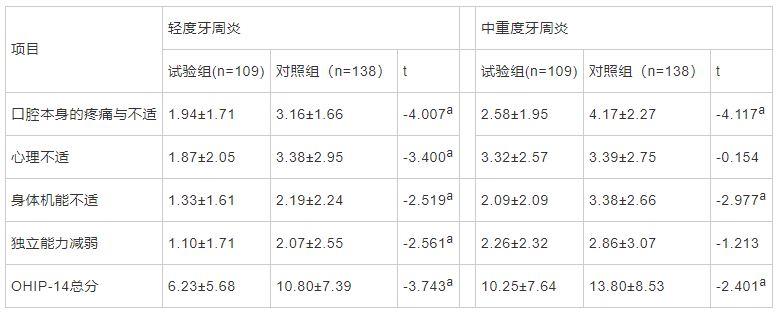
轻度牙周炎患者中,试验组OHIP-14总分及各维度得分均低于对照组(P<0.05)。中重度牙周炎患者中,试验组OHIP-14总分及口腔本身的疼痛与不适、身体机能不适维度得分均低于对照组(P<0.05)。见表2。
表2 不同程度牙周炎患者OHIP-14得分情况(`x±s,分)
2.3 影响牙周治疗后患者OHRQoL的因素
试验组中不同性别、吸烟史患者OHIP-14总分及各维度得分差异均无统计学意义(P>0.05)。随着年龄增加,OHIP-14在心理不适维度得分降低(P<0.05)。两两比较结果显示,18~39岁的患者较60岁以上的患者在OHIP-14总分及心理不适维度得分高(P<0.05)。随着受教育时间增加,OHIP-14在总分及口腔本身的疼痛与不适、心理不适维度得分增高(P<0.05)。不同经济收入OHIP-14总分及各维度得分差异无统计学意义(P>0.05),收入在>7000~10000元的患者OHIP-14得分最高。两两比较结果显示,收入在>7000~10000元的患者在OHIP-14总分及心理不适、独立能力减弱维度得分比<4000元的患者高(P<0.05),在独立能力减弱维度得分也比>10 000元的患者高(P<0.05)。见表3。
表3 影响牙周治疗后患者OHIP-14得分的因素(`x±s,分)
3 讨论
牙周炎在我国的发病率极高,据第四次全国口腔健康流行病学调查报告显示[11],我国35~44岁成年人中,牙周探诊出血检出率为87.4%,牙石检出率为 96.7%,深牙周袋(≥6 mm)的检出率高达6.9%,说明当前我国国民的牙周状况不容乐观。牙周炎的症状,如牙龈肿胀、疼痛、退缩,牙齿松动脱落等,对患者身体、社会和心理各个方面都有显著影响[12]。本研究中,未进行治疗的牙周炎患者OHIP-14为(12.19±8.05)分,其中对口腔本身的疼痛与不适影响最明显,与FULLER等[13]和USTAOĞLU等[14]研究结果基本一致。
路惠捷等[15]采用中文版OHIP-14对91例重症牙周炎患者进行OHRQoL评价,发现牙周非外科干预能显著降低OHIP-14评分,且其作用可维持1年。Theodoridis等[16]对83例希腊的慢性牙周炎患者进行前瞻性队列研究,发现牙周非手术治疗改善了患者的OHRQoL,而补充牙周手术治疗对OHRQoL无明显改善,与Makino-Oi等[17]的研究结果也一致。本研究显示,经过积极的牙周治疗并定期牙周维护治疗的牙周炎患者OHRQoL明显优于未治疗的患者,同时也发现,轻度牙周炎患者在牙周治疗后OHRQoL改善更明显,因此,牙周炎的治疗应早期进行。
本研究通过分析影响牙周治疗后患者OHRQoL的因素,发现年龄、学历是其影响因素之一。年龄越大,OHRQoL越好,主要表现在心理不适维度,可能的原因是年龄大的患者在适应外部事件的过程中,改变了对外部事件的期望[18],或者与年轻人相比,期望值较低[19]。学历越高,OHRQoL越差,这与EL SAYED等[20]的研究结果不一致,考虑原因是EL SAYED等纳入的研究对象中超过半数的患者3年以上未定期进行牙周维护治疗,且与本研究所采用的量表不同,研究对象社会、种族及文化背景的差异,牙周治疗的随访时间也存在差异。本研究未观察到吸烟对OHRQoL影响,可能是因为研究对象中吸烟的人数较少。
本研究存在一定的局限性。首先,未分别探讨牙周基础治疗、牙周手术治疗、牙周维护治疗对患者的OHRQoL影响。其次,本研究所采用的量表OHIP-14虽然已被广泛应用于评估牙周炎患者的OHRQoL,但它缺乏与牙周炎相关的条目,并不是评估牙周炎患者OHRQoL的特定工具。近来已有学者研制出针对慢性牙周炎患者生活质量的量表[21],包括口腔功能限制、口腔疼痛、心理与社会影响3个维度,纳入了“口臭”、“牙齿松动”等对牙周炎具有重要意义的条目,但其可行性仍需进一步研究验证。最后,本研究分析的影响牙周治疗后患者OHRQoL的因素尚少,未来亟需进一步研究分析更多因素。
综上所述,经过积极的牙周治疗并定期牙周维护治疗能提高牙周炎患者的OHRQoL。年龄、学历与牙周治疗后患者的OHRQoL有关。目前,OHRQoL的概念及对临床工作的影响仍未引起临床医师的重视。在对牙周炎患者进行系统的牙周治疗时,临床医师,尤其是专业的牙周医师,不仅要关注临床指标的变化,还应重视以患者为中心的评价结果,强调功能及社会心理因素的治疗,尤其对于年轻和学历高的患者,更应加强正确的心理引导。同时,还可以将患者对OHRQoL的不满意作为一种激励因素,从而提高患者的依从性,养成定期维护治疗的习惯,最终达到患者满意和提高患者生活质量的目标。
参考文献
[1] 孟焕新. 牙周病学[M]. 4版. 北京: 人民卫生出版社, 2015:168-228.
[2] VAN DER VELDEN U. What exactly distinguishes aggressive from chronic periodontitis: is it mainly a difference in the degree of bacterial invasiveness? [J]. Periodontol,2000,2017,75(1): 24-44.
[3]项钊,张纲,梁爽,等.慢性牙周炎患者牙周系统治疗的临床研究[J]. 第三军医大学学报,2020,42(1):94-98.
[4] HAAG D G, PERES K G, BALASUBRAMANIAN M, et al. Oral conditions and health-related quality of life: a systematic review[J]. J Dent Res,2017,96(8):864-874.
[5] HE S, WEI S, WANG J, et al. Chronic periodontitis and oral health-related quality of life in Chinese adults: A population-based, cross-sectional study[J]. J Periodontol,2018,89(3):275-284.
[6] SONNENSCHEIN S K, BETZLER C, KOHNEN R, et al. Oral health-related quality of life in patients under supportive periodontal therapy[J]. Acta Odontol Scand,2018, 76(8):572-579.
[7] FULLER J, DONOS N, SUVAN J, et al. Association of oral health-related quality of life measures with aggressive and chronic periodontitis[J]. J Periodontal Res, 2020,55(4):574-580.
[8] 辛蔚妮,凌均棨. 口腔健康影响程度量表的验证研究[J]. 中华口腔医学杂志,2006,41 (4):242-245.
[9] ARMITAGE G C. Development of a classification system for periodontal diseases and conditions[J]. Ann Periodontol, 1999, 4(1): 1-6.
[10] 孟焕新. 2018年牙周病和植体周病国际新分类简介[J]. 中华口腔医学杂志,2019,(02):73-78.
[11] SUN H Y, JIANG H, DU M Q, et al. The prevalence and associated factors of periodontal disease among 35 to 44-year-old chinese adults in the 4th national oral health survey[J]. Chin J Dent Res,2018,21(4):241-247.
[12] BEIKLER T, FLEMMIG T F. Oral bioflm-associated diseases: trends and implications for quality of life, systemic health and expenditures[J]. Periodontol 2000,2011,55:87-103.
[13] FULLER J, DONOS N, SUVAN J, et al. Association of oral health-related quality of life measures with aggressive and chronic periodontitis[J]. J Periodontal Res, 2020,55(4):574-580.
[14] USTAOĞLU G, GÖLLER BULUT D, GÜMÜŞ K Ç,et al. Evaluation of the effects of different forms of periodontal diseases on quality of life with OHIP-14 and SF-36 questionnaires: a cross-sectional study[J]. Int J Dent Hyg. 2019 Nov;17(4):343-349.
[15]路惠捷, 陈铁楼, 张新海,等.非外科牙周干预对口腔健康相关生活质量及牙周临床指标影响[J]. 临床口腔医学杂志,2015,31(12):743-746.
[16] THEODORIDIS C, VIOLESTI A, NIKIFORIDOU M, et al. Short-term impact of non-surgical and surgical periodontal therapy on oral health-related quality of life in a greek population-a prospective cohort study[J]. Dent J (Basel), 2020, 8(2):54.
[17] MAKINO-OI A, ISHII Y, HOSHINO T, et al. Effect of periodontal surgery on oral health-related quality of life in patients who have completed initial periodontal therapy[J]. J Periodontal Res,2016,51(2):212-220.
[18] MACENTEE M I. Quality of life as an indicator of oral health in older people[J]. J Am Dent Assoc,2007,138:47S-52S.
[19] SLADE G D, SANDERS A E. The paradox of better subjective oral health in older age[J]. J Dent Res,2011,90(11):1279-1285.
[20] EL SAYED N, BAEUMER A, EL SAYED S, et al. Twenty years later: Oral health-related quality of life and standard of treatment in patients with chronic periodontitis[J]. J Periodontol,2019,90(4):323-330.
[21] 何松霖. 慢性牙周炎相关生活质量量表的研制及初步应用研究[D]. 重庆:重庆医科大学, 2019.