摘 要:目的 探讨高危妊娠孕妇产后抑郁的危险因素,为高危妊娠孕妇产后抑郁干预提供理论参考。方法 选取2019年1—12月妇产科产检的高危妊娠孕妇319例作为研究对象,产后2周内,以《精神障碍诊断与统计手册第四版》轴Ⅰ障碍临床定式检查-病人研究版(SCID-I/P)为依据对患者进行筛选,以发生抑郁患者67例为病例组;未发生抑郁患者252例为对照组。收集其临床资料,采用单因素及多因素Logistic回归分析,筛选产后抑郁的影响因素。结果 单因素分析结果显示,两组孕妇在中文版产前风险问卷(ANRQ-C)得分、合并症、夫妻关系、年龄方面比较,差异有统计学意义(P<0.05)。以产妇发生产后抑郁为因变量,以单因素分析中有统计学意义的分析因素为自变量,进行Logistic回归分析,结果显示,ANRQ评分、夫妻关系、年龄是产后抑郁的独立危险因素(P<0.05)。结论 高危妊娠孕妇易发生产后抑郁,影响因素较多,ANRQ、夫妻关系、年龄是妇产后抑郁的独立危险因素,对高危人群要加强心理疏导,及早发现此类产妇,协助医生给予及时干预或遵医嘱给予药物治疗,改善产妇心理健康状态。
关键词:高危妊娠 产后抑郁 产前风险问卷 筛查 影响因素分析
Analysis of risk factors of postpartum depression in high-risk pregnant women
ZHOU Liping
Henan People’s Hospital;
Abstract:Objective To explore the risk factors of postpartum depression in high-risk pregnant women, and to provide theoretical reference for the intervention of postpartum depression in high-risk pregnant women.Methods A total of 319 high-risk pregnant women undergoing obstetrics and gynecology obstetrics from January to December 2019 were selected as the study objects. Within 2 weeks after delivery, the structured clinical interview for "Diagnostic and Statistical Manual of Mental Disorders Fourth Edition" axis I-patient research edition(SCID-I/P) was selected as the study objects. According to the screening of patients, 67 patients with depression were regarded as a case group; 252 patients without depression were regarded as a control group. The clinical data was collected, and single factor and multivariate Logistic regression analysis were used to screen the influencing factors of postpartum depression. Results The univariate analysis showed that there were statistically significant differences between the two groups of pregnant women in the Chinese version of the antenatal risk questionnaire(ANRQ-C) score, comorbidities, husband and wife relationship, and age(P<0.05). The postpartum depression of the parturient was used as the dependent variable, and the statistically significant factors in the univariate analysis were used as independent variables to perform Logistic regression analysis. The results showed that ANRQ score, husband and wife relationship, and age were the independent risk factors for maternal postpartum depression(P <0.05). Conclusion The pregnant women with high-risk pregnancy were prone to postpartum depression, and there were many influencing factors. The ANRQ, husband and wife relationship, and age were the independent risk factors for postpartum depression. Psychological counseling should be strengthened for high-risk groups, early detection of such women, and assist the doctor to intervene in time or give medication according to the doctor's advice to improve the mental health of the lying-in woman.
Keyword:High risk pregnancy; Postpartum depression; Antenatal risk questionnaire; Screening; Analysis of influencing factors;
产后抑郁(PPD)是产褥期常见情绪障碍,通常于产后2周内发病,主要表现为持续和严重的情绪低落,创造性思维下降,自我认同感低,失去生活信心及乐趣,或伴有厌食、易疲倦、睡眠困难等症状。高危妊娠系指妊娠期合并某种致病因素或并发症,可能增加孕妇产后出血、产后抑郁、围生期精神疾病的发生概率,尤其产后,精神压力剧增,严重影响产妇身心健康,伤害母婴依恋关系及婴幼儿认知发育、情感等,严重者甚至出现自杀及杀婴倾向[1]。有调查[2-3]显示,产后抑郁发生率高达18.7%,了解产后抑郁症高危影响因素,是制定更加针对性预防措施,保障产妇生命健康的关键。基于此,本研究对医院产妇产后抑郁症情况进行调查,分析其高危因素,以期为产妇及家属预防产后抑郁症上提供参考。
1 对象与方法
1.1 调查对象
选取2019年1—12月妇产科进行产检的高危妊娠孕妇319例作为调查对象,以SCID-I/P抑郁评估为标准,将其中发生产后抑郁者67例作为病例组,未发生抑郁者252例作为对照组。纳入条件:孕周不小于30周;小学以上文化水平;对本研究知情同意、自愿参与、配合随访。排除条件:存在智力发育障碍;患有严重精神疾病;因各种因素中途退出。
1.2 产后抑郁的筛查
根据《精神障碍诊断与统计手册第四版》轴Ⅰ障碍临床定式检查-病人研究版(SCID-I/P)[4]:(1)存在情绪抑郁;(2)对全部或大部分活动缺乏兴趣或很难产生愉悦感;(3)体质量下降或出现上升;(4)出现睡眠障碍,(5)遇事皆觉无意义或产生自怨自罪感;(6)容易疲劳或身体乏力;(7)精神运动性兴奋或阻滞;(8)思维能力出现衰退或注意力不集中,易涣散;(9)反复有自杀、死亡的想法。产后2周内患者出现以上症状5条以上即可为抑郁症状筛查阳性,但至少有1条满足(1)或(2)症状。
1.3 调查方法
孕30~35周时,由调查人员向高危妊娠孕妇进行中文版产前风险问卷(ANRQ-C)调查,随访6周,进一步联合EPDS量表对孕妇进行抑郁测定。调查问卷及量表当场发放、填写、收回,由研究人员核实问卷及量表完整性,共发放问卷及量表334份,回收319份,有效回收率为95.51%。
1.4 产前风险问卷(ANRQ)[4]
采用ANRQ-C评估高危妊娠孕妇产后抑郁的风险程度,衡量产后抑郁早期的社会心理风险因素。ANRQ由国外学者Austin等在2010年研制,包括孕产妇童年时母亲情感支持程度、孕产妇的个性特征、焦虑和困扰的水平、产妇成长过程中的虐待史、精神方面疾病、治疗历史、配偶支持程度、过去12个月负性事件、产后获得支持程度等9个条目,应用5级评分法、6级评分法以及是与否(是=5分,否=1分)三种评分法,总分为0~67分,分数越低预示孕妇产后抑郁的风险越低。ANRQ-C由许凤莲教授引入国内,其Cronbach’sα系数为0.783,内容效度0.895。其分数越高产后抑郁风险越大。
1.5 统计学处理
采用SPSS 22.0统计学软件对数据进行处理。单因素分析中,计量资料以“均数±标准差”表示,组间均数比较采用t检验;计数资料组间构成比较采用χ2检验,等级资料采用秩和检验。多因素分析采用Logistic回归模型。P<0.05为差异有统计学意义。
2 结果
2.1 高危妊娠孕妇产后抑郁的单因素分析
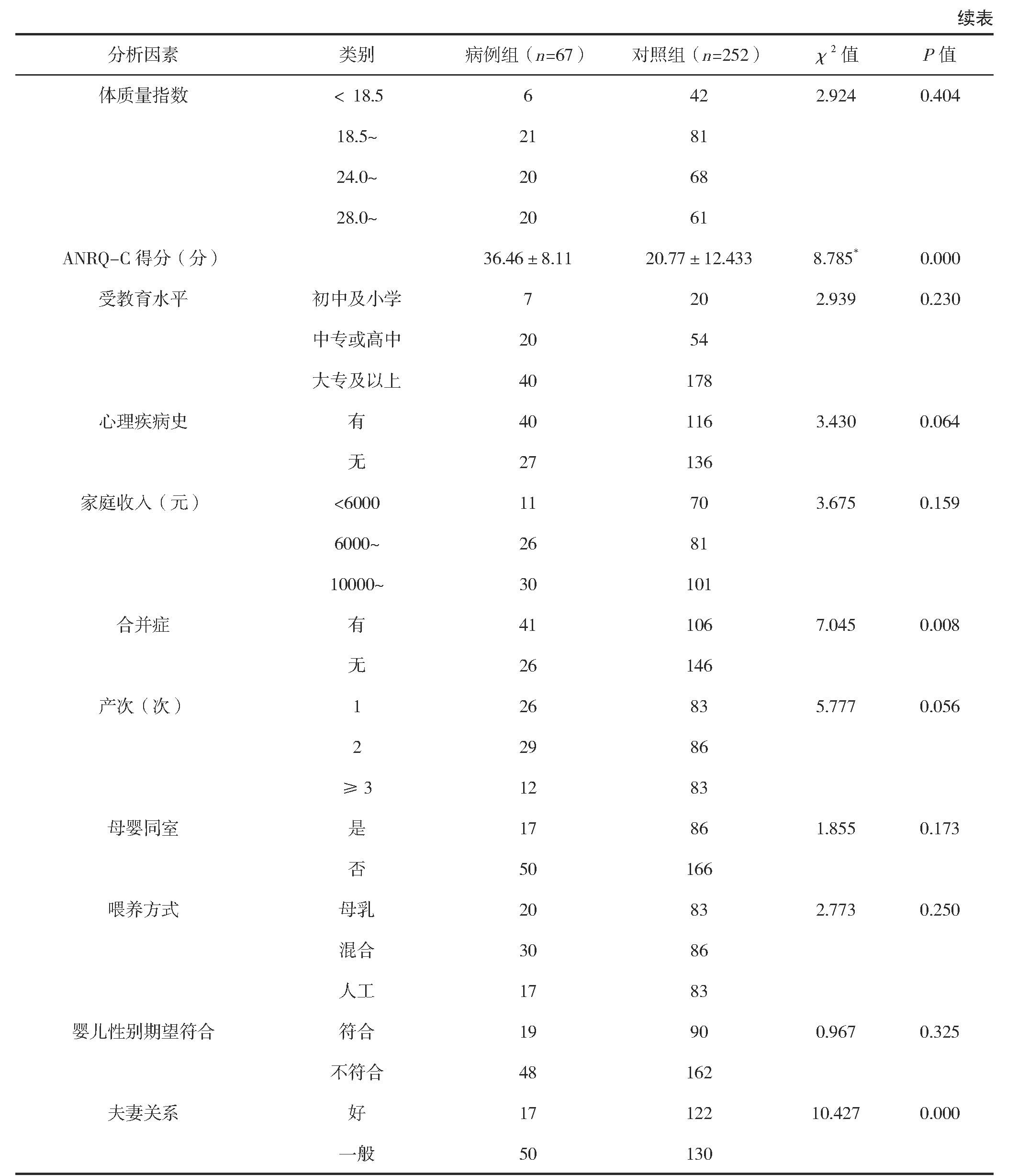
单因素分析结果显示,病例组与对照组孕妇在年龄、ANRQ-C得分、合并症、夫妻关系方面比较差异有统计学意义(P<0.05),见表1。
2.2 影响产妇发生产后抑郁的多因素Logistic回归分析
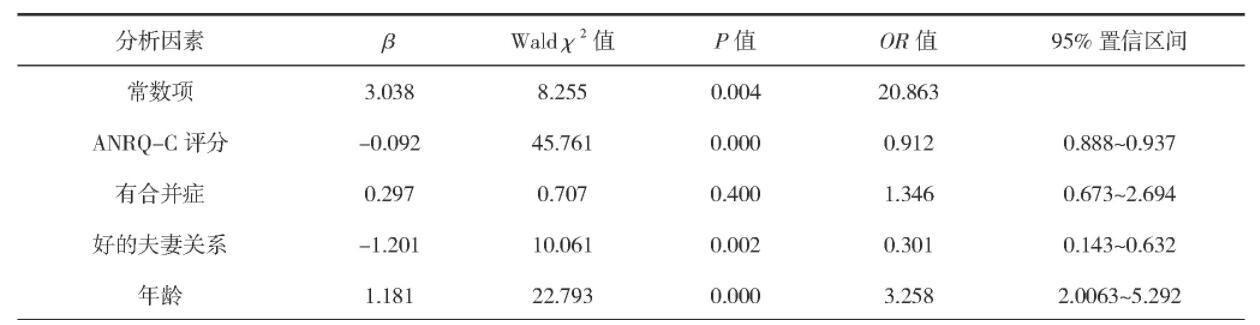
以产妇发生产后抑郁为因变量,以年龄、ANRQ-C得分、合并症、夫妻关系为自变量进行Logistic回归分析,结果显示,年龄、ANRQ-C得分、夫妻关系是妇产后抑郁的危险因素(P<0.05),见表2。
表1 高危妊娠孕妇的产后抑郁的单因素分析
表1 高危妊娠孕妇的产后抑郁的单因素分析
表2 影响产妇发生产后抑郁的多因素Logistic回归分析
3 讨论
高危妊娠孕妇因受到合并症、高龄妊娠、不良孕产史等因素影响,容易发生睡眠障碍、疲乏等问题,从而导致产后抑郁的发生概率明显增加[5-7]。高危妊娠孕妇产后心理问题较为严重,因此了解高危妊娠孕妇产后抑郁相关影响因素,为指导临床实践即产后抑郁预防提供参考[8]。
高危妊娠孕妇产后抑郁的发病原因至今尚不明确,一般认为是由于生物学、心理、社会等多种因素综合影响的结果,但有研究[9]发现,产后抑郁大部分危险因素多集中于产前,产前评估高危妊娠孕妇产后抑郁的风险,孕期实施干预,且早期筛查产前抑郁高风险孕妇,可预防或减少大约1/3产后产后抑郁的发生[10]。本研究结果显示,两组孕妇ANRQ-C得分比较差异有统计学意义(P<0.05),高危妊娠孕妇产后抑郁患病率随产前抑郁加重而增加,与上述研究结果一致。表明产后抑郁多数是由产前、孕期抑郁发展而来,多因素Logistic回归分析也证实了这一点。利用ANRQ-C对高危妊娠孕妇产后进行抑郁风险的筛查,可以提早对产妇的抑郁问题进行干预,以减少产后抑郁的发生。美国Ruyak等[11]使用产前风险问卷(ANRQ)发现,产前风险问卷是孕晚期及产后6周抑郁的重要筛查因素。2017年李青首次使用中文版ANRQ-C调查承德地区439名孕妇,结果显示,ANRQ-C可作为孕妇产后抑郁进行产前风险筛查的一种可靠工具,具有较好的适用性。可针对上述危险因素为孕产妇进行科学的心理护理,在产前保健、孕妇宣教中加以关注,而且可利用该ANRQ-C量表筛选出产后抑郁的高危人群而加强心理疏导。
本研究结果显示,随访结束后,病例组与对照组孕妇在夫妻关系、年龄方面比较差异有统计学意义(P<0.05),即为影响高危妊娠孕妇孕晚期抑郁的主要因素。Lau等[12]研究表明,<25岁孕妇更易出现产后抑郁障碍,与本研究结果一致。考虑可能是因为<25岁孕妇成熟度不够,独立自主能力相对较差,固执、敏感,一旦受不良因素的影响,情绪易波动,因此,抑郁情绪易感性增高。<25岁女性正处于事业发展期,工作压力大,怀孕、生产及哺乳期均会给产妇个人/家庭带来经济、心理上的压力,而夫妻关系的不和谐进一步给孕产妇带来负性心理影响。社会支持尤以来自丈夫的支持最为重要,可有效缓解高危妊娠孕妇压力,在产前做好家庭经济规划,有利于维护好夫妻心理健康,进一步降低产妇产后心理问题的发生风险。
综上所述,高危妊娠孕妇易发生产后抑郁,影响因素较多,ANRQ、夫妻关系、年龄是其产后抑郁的独立危险因素,对高危人群要加强心理疏导,及早发现此类产妇,协助医生给予及时干预或遵医嘱给予药物治疗,以改善产妇心理健康状态。
参考文献
[1]蒋铭华,诸红,李爱红.220例高危妊娠孕妇脐动脉血流、胎心监护及妊娠结局分析[J].中国妇幼保健,2020,35(6):1016-1018.
[2]宋玉萍,李宛谕.社会支持与产前情绪对产妇产后抑郁的影响[J].中国健康心理学杂志,2014,22(6):909-911.
[3]张红梅,徐英,李一云.生活事件、社会支持、个性因素及产前心理状态对产后抑郁症的影响[J].中国慢性病预防与控制,2007,15(4):321-326.
[4]李青,田建丽,徐晓慧,等.产前风险问卷预测产妇产后抑郁的适用性研究[J].现代预防医学,2017,44(8):1406-1409,1421.
[5]李少平,崔静静,秦海霞,等.初产妇产后抑郁症发生情况及高危因素分析[J].国际精神病学杂志,2019,46(1):126-129.
[6]杨蕾,李艳,李冬梅.高危妊娠孕产妇焦虑抑郁情绪状况调查及相关影响因素分析[J].临床心身疾病杂志,2020,26(1):76-80.
[7]沈蓓蓓,林启萍,毛丽萍,等.联合运用爱丁堡产后抑郁量表和产后抑郁筛查量表筛查研究高危妊娠孕妇孕晚期抑郁状况[J].中国实用护理杂志,2018,34(26):2031-2034.
[8]任云云,马婷.初产妇及经产妇产后抑郁发生情况及其影响因素[J].国际护理学杂志,2020,39(13):2356-2359.
[9]陈璐,胡金萍,拓明花,等.产前抑郁与产后抑郁症的相关性[J].中华疾病控制杂志,2020,24(3):330-334.
[10] Mc Carter-Spaulding D, Shea S. Effectiveness of postpartum education in the reducing symptoms of postpartum depression[J]. Obst Gyn Neo Nurs, 2015, 44(1):58-59.
[11]Austin M P, Colton J, Priest S, et al. The Antenatal Risk Questionnaire(ANRQ):Acceptability and use for psychosocial risk assessment in the maternity setting[J].Women&Birth, 2013, 26(1):17-25.
[12] Lau Y,Yin Lei,Wang YQ.Antenatal depression symptomatology,family conflict and social support among Chengdu Chinese women[J].Matern Child Health J,2010,15(8):1416-1426.