摘 要:
目的 调查首都医科大学附属北京妇产医院(以下简称我院)妊娠期糖尿病(GDM)患者的治疗现状及妊娠结局。方法 对我院2019年1月1日至10月31日期间诊断为GDM的产科住院患者开展问卷调查与病历调查。所有患者被诊断为GDM后均接受非药物治疗,血糖控制不佳者给予胰岛素治疗。通过问卷调查获得患者一般信息及非药物治疗的依从性;通过病历调查获得患者是否使用胰岛素治疗及妊娠结局等相关信息。分析患者背景因素对GDM治疗的影响;应用多因素logistic回归分析胰岛素治疗与妊娠结局的关系。结果 共纳入261例患者,平均年龄为(34±4)岁,高龄孕妇占39.85%。完全做到定量用餐、定时用餐及坚持运动的患者分别占12.64%、11.49%及10.34%,依从性不高。34.48%的患者需使用胰岛素治疗。城市居民、高家庭收入、初产的患者依从性较高;高学历的患者更注重定时定量用餐;孕前超重或肥胖的患者,需使用胰岛素控制血糖的可能性更高。妊娠期非药物治疗血糖控制不佳的患者住院次数更多,首次住院的孕周更早,致使分娩孕周更早,剖宫产及低出生体重儿的比例更高。结论 GDM患者的非药物治疗依从性不佳,胰岛素应用比例偏高,妊娠结局还有改善空间。药师应掌握更多药物治疗管理技能,加强患者教育与科普工作,辅助医护人员改善治疗依从性,实现自身价值。
关键词:
妊娠期 糖尿病 胰岛素 妊娠结局 药物治疗管理
Survey on the therapeutic status of gestational diabetes mellitus patients
GAI Di ZHAO Wen XU Hui LIU Hua HU Hai-peng ZHANG Xue-yan
Department of Pharmacy,Beijing Obstetrics and Gynecology Hospital,Capital Medical University; Department of Obstetrics,Beijing Obstetrics and Gynecology Hospital,Capital Medical University;
Abstract:
Objective To investigate the current status and pregnancy outcome of therapy for patients with gestational diabetes mellitus(GDM)in Beijing Obstetrics and Gynecology Hospital affiliated to Capital Medical University(hereinafter referred to as our hospital). Methods Questionnaire survey and medical record survey were conducted on inpatients with GDM between January 1,2019 and October 31,2019. After diagnosis of GDM,every patient received non-drug therapies first. insulin was only given to those who were poorly controlled. The general information and non-drug therapy compliance of patients were obtained through questionnaire survey and the information about whether insulin therapy was used or not and pregnancy outcome were obtained through medical record survey. The influence of patient background factors on the treatment of GDM was analyzed. Multivariate logistic regression was used to analyze the relationship between insulin treatment and pregnancy outcome. Results A total of 261 patients were included. The average age was(34±4)years old,and 39. 85% of them were elder age. It was poor compliance that only 12. 64%,11. 49% and 10. 34% of the patients achieved quantitative meal,regular meal and exercise adherence respectively. A total of 34. 48% of patients needed to add insulin to control blood glucose. People who were urban residents,with high family income,being first pregnancy had higher compliance. Patients with higher education paid more attention to regular and quantitative meals,while those with a high body mass index before pregnancy were more likely to use insulin to control blood glucose. Patients with poor control of non-drug therapy might have more hospitalization during pregnancy and needed to be hospitalized in earlier gestational weeks,leading to an earlier delivery,with more cesarean section and more low birth weight infants. Conclusion GDM patients in our hospital have poor non-drug therapy compliance. The majority of who have to add insulin to control blood glucose. There is still room for improvement in pregnancy outcomes. To realize pharmacists' value,we should master more skills about medication therapy management and do more patient education and popular science work to help doctors and nurses with improving therapy compliance.
Keyword:
pregnancy; diabetes mellitus; insulin; pregnancy outcome; medication therapy management;
妊娠合并糖尿病包括妊娠期糖尿病(gestational diabetes mellitus,GDM)与糖尿病患者妊娠,其中GDM约占90%[1]。患者应优先接受非药物治疗,包括医学饮食及运动治疗;效果不理想时(1~2周后仍未达标),可添加胰岛素治疗,少数胰岛素用量较大或拒绝胰岛素治疗的患者可口服降糖药[1-5]。据国际糖尿病联盟发布,1/6的孕妇在妊娠期出现过血糖升高,其中84%为妊娠合并糖尿病患者,并且患病风险与年龄正相关[6]。近年来我国孕妇年龄显著增加,GDM的患病率也随之增加[7-9],13.15%的孕妇存在空腹血糖异常,而自身知晓率仅为1.20%,增加了多种不良事件的发生风险[10]。可见,GDM已成为影响我国孕妇妊娠结局的关键问题。全面筛查、科普知识、统一管理,并针对性地进行患者教育是今后的工作要点。新医改提出药师职能转型的要求后,首都医科大学附属北京妇产医院(以下简称我院)药事部已开展多项创新服务[11]。本研究与护理部合作开展患者调查,了解我院GDM患者的治疗现状及妊娠结局,并加强药护协作,为后续工作打下基础。
1 资料与方法
1.1 资料
2019年1月1日至10月31日期间诊断为GDM的我院产科住院患者作为研究对象。
纳入标准:符合人民卫生出版社《妇产科学》第9版教材GDM诊断标准[1];调查问卷或病历资料完整。排除标准:若患者至2019年10月31日尚未分娩或已失访将被排除。所有患者均知情并签署知情同意书,本研究已通过我院伦理委员会批准(审批号:2018-KY-084-02)。
1.2 方法
所有患者被诊断为GDM后均接受非药物治疗,包括饮食管理、运动治疗,控制不佳者给予胰岛素治疗。
1.2.1 调查方法
采用问卷的形式,调查患者的一般信息与非药物治疗的依从性情况。(1)一般信息:包括病案号、年龄、居住地、学历、家庭月收入、身高体重及孕产史;(2)依从性:患者自我评价遵医嘱完成定量用餐、定时用餐及坚持运动的程度。评价标准为4级,分别为没有做到、有时做到、经常做到及完全做到。
1.2.2 观察指标
通过病案号查阅患者信息,包括孕期是否需胰岛素治疗来控制病情、孕期总住院次数、首次住院孕周、分娩孕周、新生儿出生体重、分娩方式及不良事件(胎儿宫内窘迫、巨大儿、低出生体重儿、新生儿低血糖、新生儿畸形及转入新生儿重症加强护理病房治疗)等结局指标。
1.3 统计学方法
使用Microsoft Excel 2016进行数据整理,将所得数据赋分转化整理后导入至IBM SPSS Statistics 19进行统计分析。计量资料采用均数±标准差进行描述,计数资料采用百分比进行描述,单因素分析采用t检验或方差分析,多因素分析采用logistic回归分析。以P<0.05表示差异有统计学意义。
2 结果
2.1 基本情况
共纳入303例患者,292例患者同意填写知情同意书,剔除9例问卷填写异常的数据、22例病历有缺漏或失访数据,最终纳入261例GDM患者,年龄为22~47岁,平均年龄为(34±4)岁,其中39.85%的患者≥35岁。患者填写问卷时孕周为21~41周,平均孕周为(36±5)周。·2
2.2 我院妊娠期糖尿病患者的治疗现状
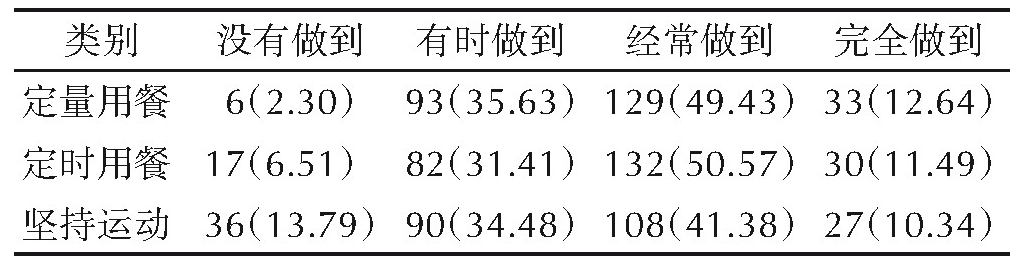
261例患者中,完全做到定量用餐、定时用餐及坚持运动的患者分别占12.64%、11.49%及10.34%,非药物治疗的患者依从性不高,见表1。90例患者需要额外使用胰岛素治疗,占比34.48%。
2.3 患者背景因素对妊娠期糖尿病治疗的影响
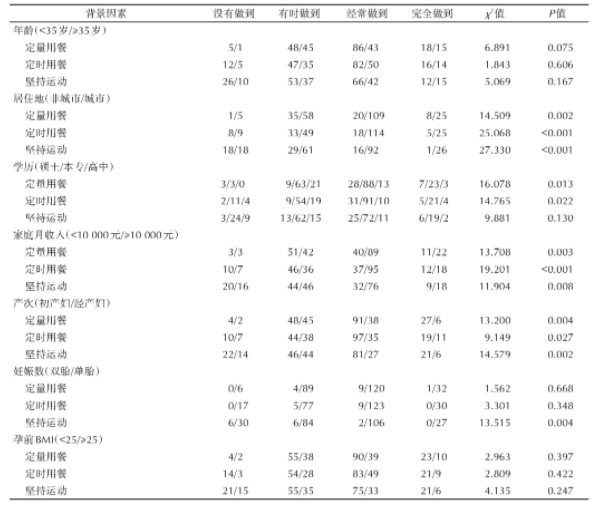
分析不同年龄、居住地、学历、家庭月收入、产次、妊娠数及孕前体质指数(body mass index,BMI)等对GDM治疗的影响。结果显示,城市居民、高家庭收入、初产患者对非药物治疗的依从性较高;高学历患者更注重定时定量用餐;孕前超重或肥胖的患者,需要使用胰岛素控制血糖的可能性更高。另外,双胎妊娠的患者运动更少(运动治疗为禁忌证),胰岛素治疗的比例更高。见表2和表3。
表1 261例妊娠期糖尿病患者的非药物治疗现状[n(%)]
2.4 胰岛素治疗与妊娠结局的关系
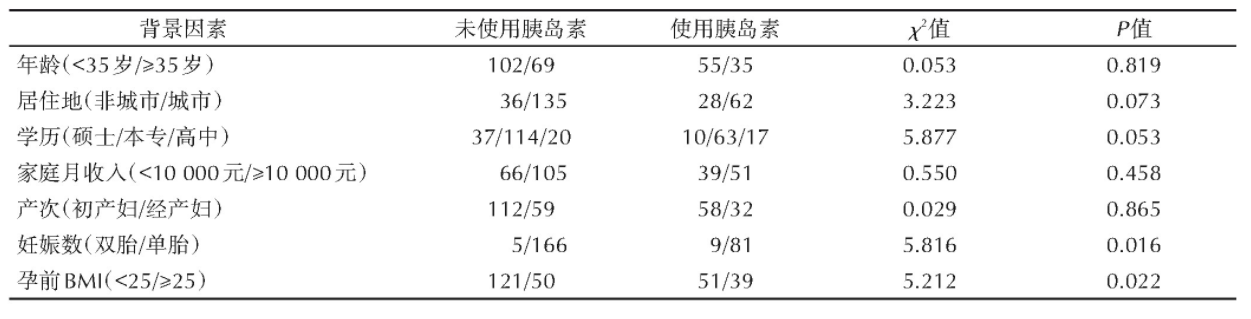
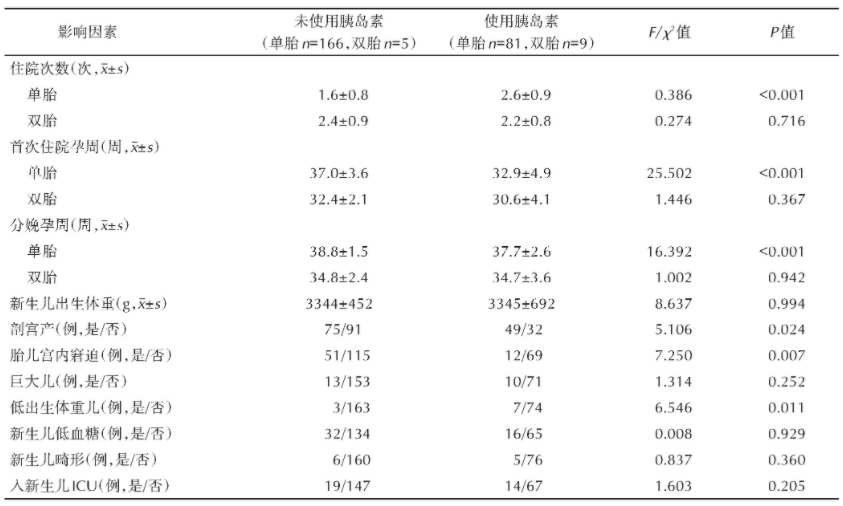
考虑双胎妊娠的独特性且样本量较少,表4中数据默认展示单胎妊娠孕妇的统计结果,双胎妊娠仅统计住院次数、首次住院孕周及分娩孕周。结果显示,妊娠期需使用胰岛素治疗的人群住院次数更多,首次住院的孕周更早,分娩孕周更早,剖宫产比例更高,低出生体重儿比例更高,发生胎儿宫内窘迫更少(P<0.05),见表4。经多因素logistic回归分析显示,妊娠期使用胰岛素的人群住院次数更多及首次住院孕周更早,见表5。
表2 患者背景因素对非药物治疗的影响分析(n)
表3 患者背景因素对妊娠期糖尿病治疗的影响分析(n)
表4 胰岛素治疗与妊娠结局的单因素分析
表5 胰岛素治疗与妊娠结局的多因素logistic回归分析

3 讨论
3.1 妊娠期糖尿病的治疗及现状
胰岛素是GDM药物治疗的首选[1-5]。目前常用的胰岛素包括短效/中效的人胰岛素及胰岛素类似物,胰岛素类似物在安全性及便利性上更有优势,推荐使用速效门冬胰岛素及长效地特胰岛素[12]。由于妊娠期存在生理性胰岛素抵抗且随孕周增加会相应变化,需个体化给药并随时调整给药方案[13]。胰岛素同属看似听似(look alike sound alike,LASA)药品与高警示药品,容易产生用药错误(medication error,ME)的同时,引发的后果也可极其严重(低血糖、昏迷、甚至死亡)[14]。据合理用药国际网略中国中心组公布,2018年我国发生的ME中LASA药品是导致ME的第3大因素,其中胰岛素使用错误排在第1位[15],潜在使用风险很高。对于首次入院时孕周早(血糖控制不理想或有其他合并症)、多胎妊娠(运动治疗为禁忌证)[1-2]及孕前BMI较高等使用胰岛素可能性较高的人群,应由药师给予胰岛素治疗的必要性、使用及保存方法等注意事项的相关教育,保证安全有效地使用胰岛素。
非药物治疗可减少或避免GDM患者使用胰岛素,降低孕前超重或肥胖的孕妇GDM的发病率及胰岛素抵抗等,是保障其母婴安全必选的基础治疗措施[5,16-17]。本研究调查了患者在经过产科门诊及营养门诊医师的饮食及运动医嘱后的依从性现状。调查显示,各项医嘱的执行情况均不理想,完全做到医嘱要求的比例很低,34.48%的患者需要添加胰岛素控制血糖,高于文献报道的20%~30%[13],这可能也与我院收治重症患者比例较高有关。经产妇、低学历、低收入、非城市居民的人群可能是非药物治疗依从性不佳的风险因素。规范的药物治疗管理(medication therapy management,MTM)服务有助于提高GDM患者的治疗依从性并减少胰岛素的使用[18-19],是推动妊娠结局改善的重要途径。
3.2 血糖控制与妊娠结局的关系
血糖控制不佳进一步引起妊娠期高血压、感染、羊水过多、胎儿生长受限等合并症[5],是造成妊娠不良结局的重要原因。本研究中,需使用胰岛素控制血糖的患者住院次数更多,首次住院孕周更早,进而导致此类患者选择提前终止妊娠(分娩孕周早),致使低出生体重儿(<2500 g)及剖宫产比例的增加。由于住院次数增加,在院监护次数更多且提前终止妊娠,胎儿宫内窘迫的发生率相对于平均首次住院孕周已达足月(≥37周)的未使用胰岛素的人群(入院原因可能与胎儿宫内窘迫相关)更低。
原卫生部2012年发布,我国新生儿出生缺陷发生率为5.6%[20]。据美国疾病控制与预防中心官网数据显示,美国新生儿出生缺陷发生率为3%[21]。GDM将增加胎儿畸形的风险[4],本研究247例单胎妊娠妇女中共11例分娩出生缺陷的新生儿,概率为4.45%。使用胰岛素的人群分娩出生缺陷新生儿风险(6.17%,5/81)高于未使用胰岛素的人群(3.61%,6/166),同时新生儿进入ICU的风险也有增加(17.28%vs.11.45%),两者均未见统计学差异,但仍提示血糖控制不佳可能存在风险。
3.3 局限性
因胰岛素生产厂家、规格、时效不同,给药方案需个体化且经常调整,本研究未统计患者使用胰岛素的具体用量,未能取得更多相关的数据。且受限于研究周期,纳入病例总数有限,部分数据未能取得统计学差异,但仍对临床工作具有一定的提示作用。由于多胎妊娠的特殊性较强且样本量不足(14/261),多项数据未能得出,有待后续研究补充。
综上所述,目前我国GDM患者数量较多且仍在增加,同时患者自身疾病知晓率低。本研究结果显示,当前GDM患者医学饮食和运动治疗的依从性不佳,治疗效果仍有较大的上升空间。一旦血糖控制不佳则需添加胰岛素治疗,相对饮食和运动治疗控制良好的患者将有多种不良妊娠结局的发生率增加。实现最佳血糖控制和良好妊娠结局需要多学科合作[4],妇产科药师应掌握MTM技能并更多地参与到GDM患者的管理中,加强患者教育与科普工作,辅助医护人员改善治疗依从性,实现自身价值。
参考文献
[1]谢幸,孔北华,段涛.妇产科学[M].9版.北京:人民卫生出版社,2018:105-109,141-146.
[2]中华医学会妇产科学分会产科学组,中华医学会围产医学分会妊娠合并糖尿病协作组.妊娠合并糖尿病诊治指南(2014)[J].中华妇产科杂志,2014,49(8):561-569.
[3]American College of Obstetricians and Gynecologists'Committee.ACOG Practice Bulletin No.201:Pregestational Diabetes Mellitus[J].Obstet Gynecol,2018,132(6):e228-e248.
[4]Berger H,Gagnon R,Sermer M.Guideline No.393-Diabetes in Pregnancy[J].J Obstet Gynaecol Can,2019,41(12):1814-1825.
[5]Savvaki D,Taousani E,Goulis D G,et al.Guidelines for Exercise During Normal Pregnancy and Gestational Diabetes:a Review of International Recommendations[J].Hormones(Athens),2018,17(4):521-529.
[6]International Diabetes Federation.IDF diabetes atlas eighth edition(2019)[EB/OL].[2020-06-30].https://diabetesatlas.org/en/.
[7]Liu X,Zhang W.Effect of maternal age on pregnancy:a retrospective cohort study[J].Chin Med J(Engl),2014,127(12):2241-2246.
[8]张为远,邹丽颖.加强高龄孕产妇管理保障母儿安全[J].中华妇产科杂志,2017,52(8):505-507.
[9]赵会林.孕妇合并产科常见合并症与年龄的相关性分析[J].中国病案,2019,20(4):57-60.
[10]魏玉梅,胥芹,杨慧霞,等.孕前糖尿病对不良妊娠结局的影响:一项基于我国640万妇女的队列研究[J].中华围产医学杂志,2020,23(1):70-71.
[11]盖迪,冯欣.妊娠期妇女用药安全及药学服务新模式[J].实用药物与临床,2019,22(11):1121-1124.
[12]吴红花.新型胰岛素在妊娠期高血糖患者中的应用[J].中华医学杂志,2020,100(6):407-410.
[13]吴红花.妊娠期高血糖人群的胰岛素应用[J].中华全科医师杂志,2019,18(1):14-17.
[14]刘芳,张婷,张晓乐,等.基于专家共识和医务人员调查的高警示药品目录建立[J].中国药学杂志,2018,53(17):1523-1528.
[15]张青霞,王雅崴,李晓玲,等.全国临床安全用药监测网临床安全用药年度报告(2018)[J].药物不良反应杂志,2019,21(1):2-8.
[16]Cliantha P,Jeff S C.Exercise Guidelines for Gestational Diabetes Mellitus[J].World J Diabetes,2015,6(8):1033-1044.
[17]Maria O D G,Diana M G P,Diane M R,et al.Academy of Nutrition and Dietetics Gestational Diabetes Evidence-Based Nutrition Practice Guideline[J].J Acad Nutr Diet,2018,118(9):1719-1742.
[18]李达,闫素英.药物治疗管理教学与实践手册[M].北京:人民卫生出版社,2018:3-44,105-126.
[19]Athira B M,Belsy B,Aswathy K S,et al.Medication therapy management(MTM):an innovative approach to improve medication adherence in diabetics[J].Drug Metab Pers Ther,2016,31(3):151-155.
[20]卫生部.中国出生缺陷防治报告(2012)[EB/OL].(2012-09-12)[2020-06-30].
[21]Centers for Disease Control and Prevention.Birth defects[EB/OL].(2020-02-24)[2020-06-30].